Ho recentemente avuto occasione di leggere e riflettere su un interessante articolo per il dolore che mi ha fatto riflettere. Ho deciso di fare in modo che questo tipo di informazioni possano essere a disposizione di tutti perché è giusto conoscere per poter fare le scelte giuste, in medicina come in ogni altro settore. Oggi parliamo del dolore.
Il dolore: un problema mondiale
Nel mondo ogni giorno 1.5 miliardi di persone soffrono di dolore cronico. Secondo le statistiche una persona ogni 3 negli Stati Uniti e 1 persona ogni 5 in Europa riferiscono almeno una forma di dolore cronico. Le 3 cause più comuni di dolore cronico sono: la lombalgia (29%), il dolore al collo (16%) e l’emicrania o cefalea tensiva (15%).
Il dolore: acuto e cronico
Il dolore acuto ci avvisa che il corpo ha subito un danno. Quando il danno guarisce anche il dolore scompare. Questa forma di dolore è dovuta alla compressione dei tessuti dovuta all’infiammazione e all’edema che ne consegue nella sede del danno. La tumefazione e l’arrossamento sono generalmente visibili dall’esterno.
Il dolore cronico continua anche dopo che la lesione è guarita, potendo durare per mesi, settimane, mesi e anche anni. In questa forma di dolore i segnali nervosi presenti durante la fase acuta persistono nel tempo. Sebbene questa forma di dolore non sia ancora completamente compresa oggi sappiamo che la sua eziologia è potenzialmente legata ad una danno delle fibre nervose. La ricerca contemporanea suggerisce inoltre che il dolore cronico possa provenire da un’alterazione del sistema secondo cui il sistema nervoso centrale “mappa” le informazioni sensitive.
Dolore, costi sanitari e qualità di vita
Circa due terzi delle persone con dolore cronico soffrono d’insonnia. La mancanza di un sonno ristoratore rende spesso il dolore peggiore, creando un circolo vizioso di dolore e insonnia. Il dolore può intro portare a lunghe degenze ospedaliere, un incremento delle nuove ospedalizzazioni, un aumento dei pazienti ambulatoriali, una ridotta funzionalità che portano complessivamente ad alti costi sociali. Oltre al costo in termini economici bisogna considerare il prezzo emozionale che i pazienti sofferenti di dolore cronico e le loro famiglie devono pagare tutti i giorni. Il dolore cronico rappresenta un’enorme spesa per i dipendenti in termini di spesa sanitaria e di riabilitazione e ridotta produttività. L’emicrania è la terza patologia più diffusa al mondo e uno studio del 2015 ha identificato nella cefalea la più comune causa di ridotta produttività lavorativa negli USA.
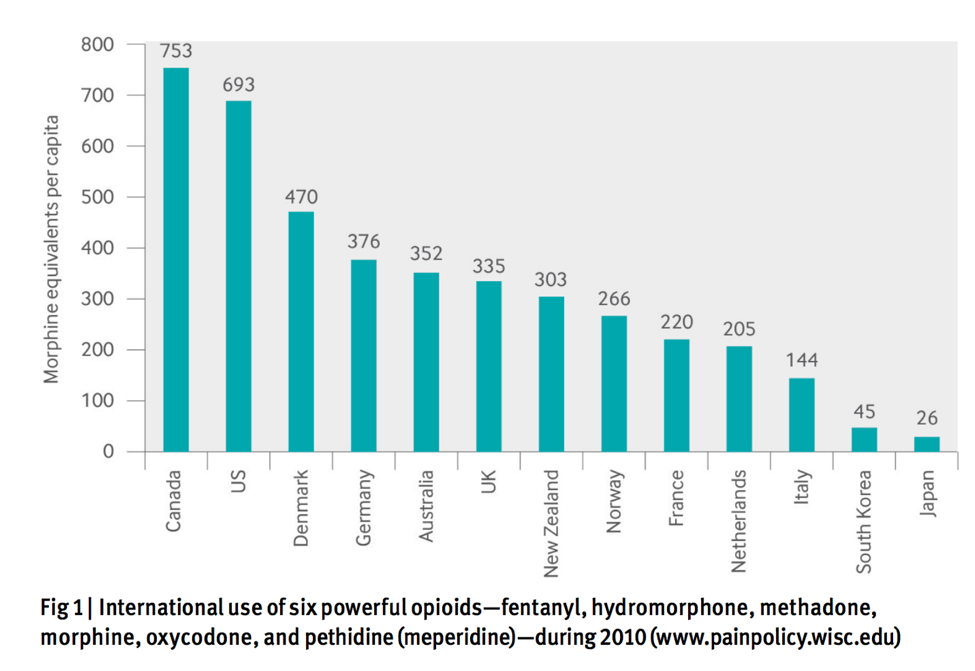
Terapia farmacologica per il dolore: i numeri del fallimento
I farmaci sono spesso prescritti come primo approccio nella terapia del dolore. Tuttavia solo il 23% dei pazienti che soffrono di dolore cronico riferiscono di trovare un beneficio dalla terapia con farmaci oppiacei secondo una survey della American Pain Foundation. Una recente review ha dimostrato come i farmaci oppiacei, al dosaggio attualmente indicato sulle linee guida, non sono efficaci per trattare la lombalgia cronica. Il primo studio randomizzato ad aver mai valutato l’efficacia sul lungo termine dei farmaci oppiacei per il controllo del dolore ha valutato che i pazienti che assumevano oppiacei riferivano un dolore maggiore dopo 12 mesi rispetto al gruppo di controllo che non assumeva farmaci oppiacei per il dolore.
L’abuso di oppiacei e depressione è diventata un’equazione comune negli USA, e la prescrizione di questi farmaci ha portato ad un numero di morti per overdose all’anno che supera quelle dovute all’eroina. Negli Stati Uniti circa 2 milioni di persone sono dipendenti dai farmaci oppiacei, con un conseguente costo economico di 78.5 miliardi di dollari ogni anno.
Mentre gli effetti negativi e la pericolosità legata alla prescrizione dei farmaci oppiacei ha ricevuto una grande attenzione negli Stati Uniti, nuovi allarmanti dati mostrano come questo fenomeno stia diventando un problema globale, con un consumo significativamente in aumento in molti paesi europei così come in Australia e Nuova Zelanda.
I farmaci antinfiammatori non steroidi (FANS). i farmaci utilizzati più comunemente al mondo, sono un’altra prima linea di terapia frequentemente prescritta per trattare il dolore. Tuttavia un recente studio su 440000 pazienti ha osservato che l’impiego di un qualunque tipo di FANS, ibuprofene incluso, anche per un breve periodo di tempo era associato con un incremento del rischio di infarto, anche in pazienti sani. Nel Regno Unito, il costo annuale per il trattamento di emorragie digestive causate da FANS è stato calcolato per 166-367 milioni di sterline l’anno nel 1999 e il numero di pazienti di che assumono FANS non è variato negli anni, attestandosi sul 7,5% della popolazione generale.

Il dolore e la terapia con Agopuntura
L’Agopuntura è ampiamente conosciuta per la sua efficacia nella terapia del dolore. Il suo ruolo nel ridurre il dolore dei pazienti è il motivo che l’ha resa famosa in tutto il mondo. La ricerca scientifica è ricca di studi sugli effetti dell’agopuntura nel trattamento di particolari condizioni dolorose. Per quanto riguarda il dolore acuto, una review sistematica di 13 studi ha evidenziato che l’agopuntura sia più efficace nel controllo del dolore dell’agopuntura sham (una sorta di placebo) e dell’iniezione di antidolorifici.
Per il dolore cronico, nel più ampio studio svolto sinora, 454920 pazienti sono stati trattati con agopuntura per la cefalea, la lombalgia e /o osteoartrite. L’efficacia è stata valutata come marcata o moderata nel 76% dei casi trattai da 8727 medici agopunturi. In uno studio retroattivo di survey su 89000 pazienti pubblicato nel 2016, il 93% dei pazienti ha riferito che il loro agopunture ha trattato con successo il loro dolore di tipo muscoloscheletrico.
Una metanalisi su 17922 pazienti tratta da studi RCT ha concluso che “l’Agopuntura è efficace nel trattamento di dolore cronico e quindi rappresenta un’opzione ragionevole a cui fare riferimento. Le significative differenze tra l’agopuntura vera e l’agopuntura sham indicano che l’agopuntura sia più che un placebo“. Uno studio di follow up con questi dati disegnato per osservare il beneficio a lungo termine sul controllo del dolore ha osservato che i benefici dell’agopuntura sono ancora osservabili dopo 12 mesi dalla sospensione del trattamento.
Un ulteriore studio, pubblicato sulla rivista Current Opinion in Anesthesiology, conclude che “c’è una crescente evidenza che supporta l’efficacia dell’agopuntura per trattare la lombalgia, il dolore al collo, alle spalle e il dolore al ginocchio, oltre che nel trattamento delle cefalee. Datti supplementari stanno emergendo a favore dell’agopuntura come trattamento aggiuntivo alla terapia con farmaci oppiacei e nel dolore perioperatorio“.
Il meccanismo d’azione dell’Agopuntura
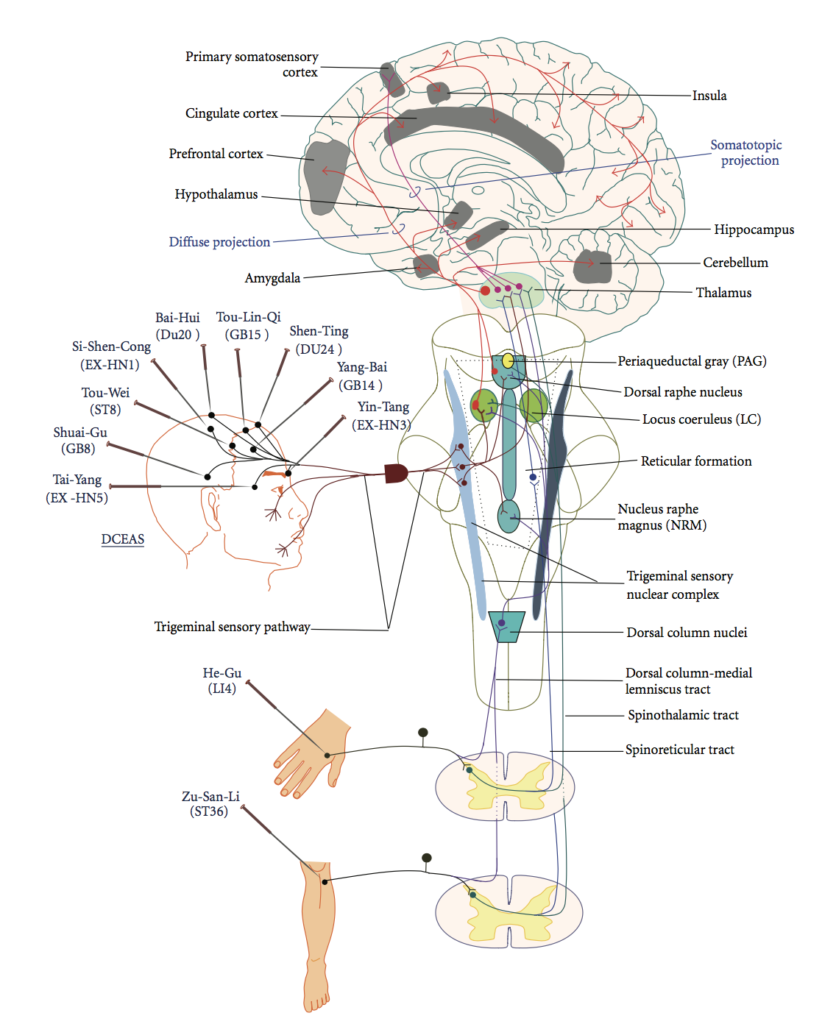
Il meccanismo fisiologico alla base dell’efficacia dell’Agopuntura per il trattamento del dolore è stato ricercato estesamente negli ultimi 60 anni. Mentre c’è ancora molto da scoprire circa la complessità di come l’agopuntura possa influire sul nostro corpo in generale, il percorso che mette in comunicazione, attraverso il midollo spinale, la stimolazione di un punto con il sistema nervoso centrale e la successiva disattivazione dei centri del dolore è stato ormai tracciato.
L’Agopuntura ha dimostrato di poter attivare un certo numero di sostanze oppioidi endogene, così come incrementare la sensibilità del cervello stesso a queste sostanze. Molte altre sostanze biochimiche coinvolte nella riduzione del dolore vengono regolate o rilasciate dalla stimolazione eseguita attraverso l’Agopuntura, tra cui ATP e GABA, sostanza P e adenosina. Nel contesto di un opzione farmacologica per il trattamento del dolore inefficace e spesso pericolosa, l’Agopuntura rappresenta un’alternativa sicura ed efficace con una lunga storia di successi terapeutici.
BIBLIOGRAFIA
- National Center for Health Statistics (2006) Health, United States, 2006 [Online] Available from: https://www.cdc.gov/nchs/data/hus/hus06.pdf [Accessed 12 Sept 2017].
- Johannes, C. B., Le, T. K., Zhou, X., Johnston, J. A., & Dworkin, R. H. (2010). The prevalence of chronic pain in United States adults: results of an Internet-based survey. The Journal of Pain : Official Journal of the American Pain Society, 11(11), 1230–1239.
- Breivik H, Collett B, Ventafridda V, Cohen R, Gallacher D. Survey of chronic pain in Europe: prevalence, impact on daily life, and treatment. Eur J Pain. 2006;13:287–333.
- National Center for Health Statistics (US. “Health, United States, 2016: with chartbook on Long-term trends in health. Hyattsville, MD. 2017.”
- Moseley, G. L., & Flor, H. (2012). Targeting cortical representations in the treatment of chronic pain: a review. Neurorehabilitation and neural repair, 26(6), 646-652.
- Fried, N. T., Elliott, M. B., & Oshinsky, M. L. (2017). The Role of Adenosine Signaling in Headache: A Review. Brain Sciences, 7(3).
- National Center for Complementary and Integrative Health (2015) NIH Analysis Shows Americans Are In Pain. [Online] Available from: https://nccih.nih.gov/news/press/08112015 [Accessed 12 Sept 2017]
- The CHP Group (2014) The Cost of Chronic Pain:How Complementary and Alternative Medicine Can Provide Relief. [Online] Available from: http://www.chpgroup.com/wp-content/uploads/2014/12/CHP-WP_CAM-Chronic-Pain_Sls_12.12.2014.pdf [Accessed 12 Sept 2017].
- Abdel Shaheed, C., Maher, C. G., Williams, K. A., Day, R., & McLachlan, A. J. (2016). Efficacy, Tolerability, and Dose-Dependent Effects of Opioid Analgesics for Low Back Pain: A Systematic Review and Meta-analysis. JAMA Internal Medicine, 176(7), 958–968.
- Krebs EE. Effectiveness of opioid therapy vs. non-opioid medication therapy for chronic back & osteoarthritis pain over 12 months. Inannual meeting, Society for General Internal Medicine, Washington DC 2017.
- Rudd RA, Seth P, David F, Scholl L. Increases in Drug and Opioid-Involved Overdose Deaths — United States, 2010–2015. MMWR Morb Mortal Wkly Rep 2016;65:1445–1452. DOI:
- Schuchat, A., Houry, D., & Guy, G. P. (2017). New Data on Opioid Use and Prescribing in the United States. Jama, 318(5), 425–426.
- Deyo, R. A., Korff, Von, M., & Duhrkoop, D. (2015). Opioids for low back pain. BMJ (Clinical Research Ed.), 350, g6380.
- Motgahre, V. M., Bajait, C. S., & Turankar, A. (2016). Prescription pattern and adverse drug reaction profile of drugs prescribed with focus on NSAIDs for orthopedic indications at a tertiary care hospital. Skin.
- Bally, M., Dendukuri, N., Rich, B., Nadeau, L., Helin-Salmivaara, A., Garbe, E., & Brophy, J. M. (2017). Risk of acute myocardial infarction with NSAIDs in real world use: bayesian meta-analysis of individual patient data. BMJ (Clinical Research Ed.), 357, j1909–13. http://doi.org/10.1136/bmj.j1909
- Cai, S., Garcia Rodriguez, L. A., Masso-Gonzalez, E. L., & Hernandez-Diaz, S. (2009). Uncomplicated peptic ulcer in the UK: trends from 1997 to 2005. Alimentary Pharmacology & Therapeutics, 30(10), 1039–1048.
- Bally, M., Dendukuri, N., Rich, B., Nadeau, L., Helin-Salmivaara, A., Garbe, E., & Brophy, J. M. (2017). Risk of acute myocardial infarction with NSAIDs in real world use: bayesian meta-analysis of individual patient data. BMJ (Clinical Research Ed.), 357, j1909–13.
- Xiang, A., Cheng, K., Xu, P., & Liu, S. (n.d.). The immediate analgesic effect of acupuncture for pain: a systematic review and meta-analysis.
- Weidenhammer W, Streng A, Linde K, Hoppe A, Melchart D. Acupuncture for chronic pain within the research program of 10 German Health Insurance Funds–basic results from an observational study. Complementary therapies in medicine. 2007;15(4):238-46.
- American Specialty Health Incorporated Health Services Department. (2016). Acupuncture: Does Acupuncture Provided Within a Managed Care Setting Meet Patient Expectations and Quality Outcomes?, 1–12.
- Vickers, A. J., Cronin, A. M., Maschino, A. C., Lewith, G., MacPherson, H., Foster, N. E., et al. (2012). Acupuncture for Chronic Pain. Archives of Internal Medicine, 172(19), 1444. http://doi.org/10.1001/archinternmed.2012.3654
- MacPherson, H., Vertosick, E. A., Foster, N. E., Lewith, G., Linde, K., Sherman, K. J., et al. (2016). The persistence of the effects of acupuncture after a course of treatment. Pain, 1–22.
- Yin, C., Buchheit, T. E., & Park, J. J. (2017). Acupuncture for chronic pain: an update and critical overview. Current Opinion in Anaesthesiology, 1.
- Longhurst, J., Chee-Yee, S., & Li, P. (2017). Defining Acupuncture’s Place in Western Medicine. Scientia, 1–5.
- Zhang, Z.-J., Wang, X.-M., & McAlonan, G. M. (2012). Neural Acupuncture Unit: A New Concept for Interpreting Effects and Mechanisms of Acupuncture. Evidence-Based Complementary and Alternative Medicine, 2012(3), 1–23.
- Harris, R. E., Zubieta, J.-K., Scott, D. J., Napadow, V., Gracely, R. H., & Clauw, D. J. (2009). Traditional Chinese acupuncture and placebo (sham) acupuncture are differentiated by their effects on μ-opioid receptors (MORs). NeuroImage, 47(3), 1077–1085.
- Zhao, Z.-Q. (2008). Neural mechanism underlying acupuncture analgesia. Progress in Neurobiology, 85(4), 355–375.
- Sito Web. https://www.evidencebasedacupuncture.org/present-research/pain-2/ (Ultimo accesso 19 settembre 2017).
